بیماری کرون
علل بیماری کرون
علت بیماری کرون ناشناخته میباشد اطلاعات موجود درباره این بیماری گویای آن است که بیماری در میان اقوام و گروه های خاص بیشتر از گروه های دیگر دیده می شود و این دلالت بر آن دارد که فاکتورهای ژنتیک در بروز بیماری میتواند نقش داشته باشد. باور بر این میباشد که در اشخاصی که از نظر ژنتیکی، حساس هستند سیستم ایمنی بدن بوسیله ی یک محرک تحریک شده و سبب التهاب در دستگاه گوارش می شود. همچنین باکتری و غذای موجود در دستگاه گوارش نیز درسبب بروز بیماری نقش دارند.
نشانههای بیماری کرون
بیماری کرون بیشتر ماهها یا سالها قبل از تشخیص بیماری وجود دارد و شاید در کودکان، تأخیر رشد تنها نشانه ظاهری بیماری باشد. علایم این بیماری از قبیل کم شدن وزن قابل توجه، تب متناوب، اسهال مزمن آبکی و دردهای شکمی به ویژه در ناحیه یک چهارم راست پایینی شکم میباشد که با اجابت مزاج تسکین نمییابد.
عوارض بیماری
زخمهای دهانی
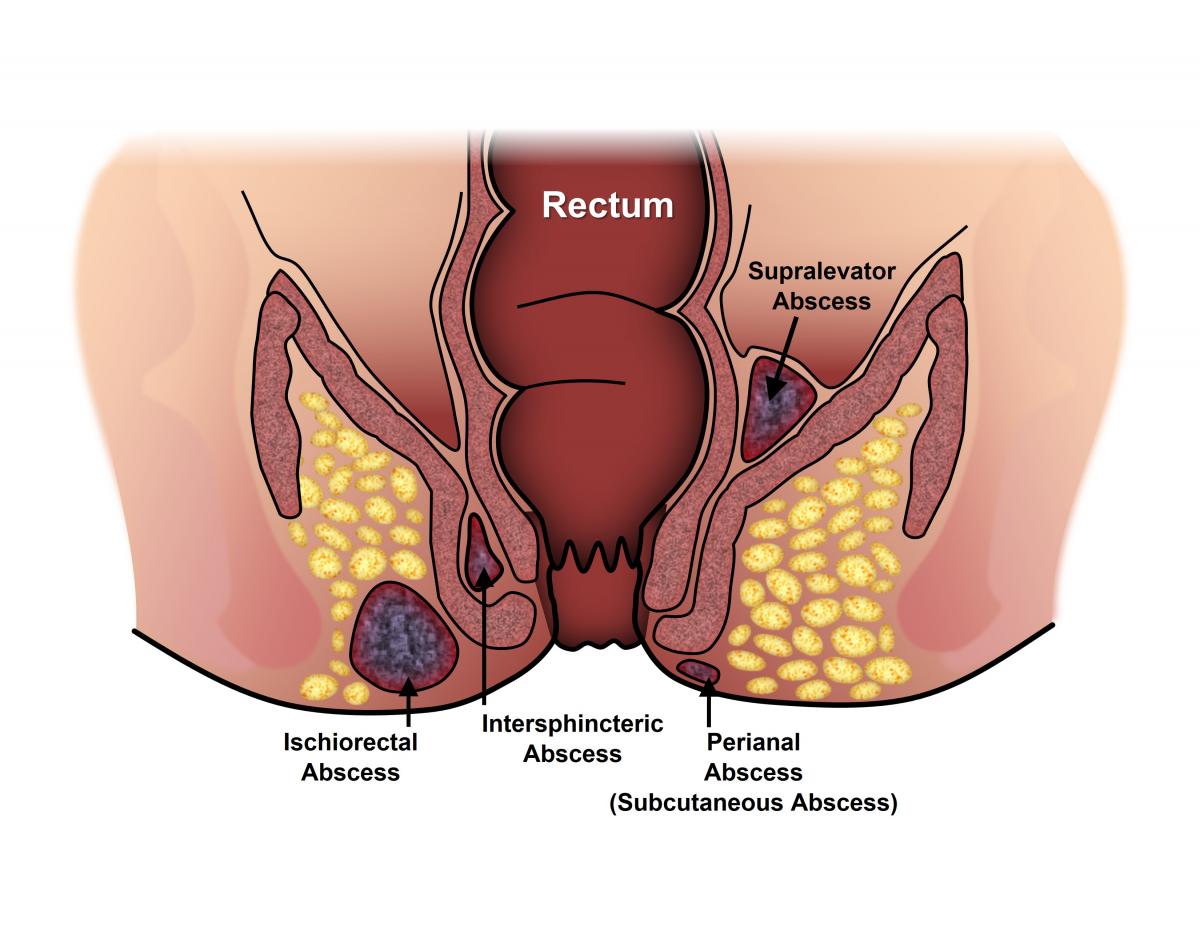
شقاق مقعد
التهاب عنبیه
اسهال چرب
کم خونی به دلیل خونریزی روده
ورم ملتحمه
به وجود آمدن آبسه یا فیستول
خونریزی های گوارشی
باریک شدن مجرای روده
کمبود ویتامین B12 و ویتامینهای A ، E ، D و K
زردی و خارش
سنگهای ادراری
آرتریت التهاب مفاصل
سوءتغذیه و رنگ پریدگی
بیماران باید غذاهای چرب و سرخ کرده را نخورند و از سسهای سنگین و چرب که حاوی خامه، کره یا مارگارین هستند، پرهیز کنند.

علائم و نشانه های بیماری کرون چیست؟
بیماری کرون. بیماری کرون نوعی بیماری التهابی روده (IBD) است که ممکن است هر قسمت از دستگاه گوارش را از دهان تا مقعد تحت تأثیر قرار دهد. علائم و نشانه ها اغلب شامل درد شکم ، اسهال (که اگر التهاب شدید باشد ممکن است خونی باشد) ، تب و کاهش وزن باشد
چگونه بیماری کرون با کولیت اولسراتیو ارتباط دارد؟
با دیگران در ارتباط باشید و آخرین پیشرفت های مربوط به درمان بیماری کرون و کولیت اولسراتیو را در Mayo Clinic Connect دنبال کنید. بیماری کرون نوعی بیماری التهابی روده (IBD) است. این باعث التهاب دستگاه گوارش شما می شود که می تواند منجر به درد شکم ، اسهال شدید ، خستگی ، کاهش وزن و سو mal تغذیه شود.
بهترین روش درمانی برای بیماری کرون کدام است؟
هیچ درمانی برای بیماری کرون وجود ندارد ، اما درمان می تواند به کاهش یا کنترل علائم شما کمک کند. درمان های اصلی عبارتند از: داروهایی برای کاهش التهاب در سیستم هضم - معمولاً قرص های استروئیدی. داروهایی برای جلوگیری از بازگشت التهاب - قرص یا تزریق.
کدام یک از رایج ترین بیماری هایی است که از بیماری کرون تقلید می کند؟
شایعترین بیماری که از علائم بیماری کرون تقلید می کند ، کولیت اولسراتیو است ، زیرا هر دو بیماری التهابی روده هستند که می توانند با علائم مشابه روده بزرگ را تحت تأثیر قرار دهند. افتراق این بیماری ها از اهمیت زیادی برخوردار است ، زیرا روند بیماری ها و روش های درمانی ممکن است متفاوت باشد.
پاتوفیزیولوژی
در طی کولونوسکوپی ، اغلب نمونه برداری از روده بزرگ برای تأیید تشخیص انجام می شود. برخی از ویژگیهای مشخص پاتولوژی که به بیماری کرون اشاره دارد. این الگوی التهاب فرامورال را نشان می دهد ، به این معنی که التهاب ممکن است تمام عمق دیواره روده را پوشش دهد. زخم نتیجه ای است که در بیماری بسیار فعال مشاهده می شود. معمولاً یک انتقال ناگهانی بین بافت آسیب دیده و زخم وجود دارد - یک علامت مشخصه معروف به ضایعات جست و خیز. در زیر میکروسکوپ ، نمونه برداری از روده بزرگ مبتلا ممکن است التهاب مخاطی را نشان دهد ، که با نفوذ کانونی نوتروفیل ها ، نوعی سلول التهابی ، به داخل اپیتلیوم مشخص می شود. این به طور معمول در ناحیه ای واقع می شود که روی سنگدانه های لنفاوی قرار دارد. این نوتروفیل ها ، همراه با سلول های تک هسته ای ، ممکن است به دخمه ها نفوذ کرده و منجر به التهاب (کریپیتیت) یا آبسه (آبسه دخمه) شود.
گرانولوما ، مجموع مشتقات ماکروفاژ که به سلولهای غول پیکر معروف هستند ، در 50% موارد یافت می شود و بیشترین خاصیت را برای بیماری کرون دارند. گرانولومای بیماری کرون "مورد" را نشان نمی دهد ، ظاهری شبیه پنیر در معاینه میکروسکوپی ، مشخصه گرانولوم مرتبط با عفونت ها ، مانند سل. بیوپسی ها همچنین ممکن است آسیب مخاطی مزمن نشان دهند ، این امر با بی صافی پرزهای روده ، انشعاب غیرمعمول دخمه ها و تغییر در نوع بافت (متاپلازی) مشهود است. یک نمونه از این متاپلازی ها ، متاپلازی سلول Paneth ، شامل توسعه سلول های Paneth (به طور معمول در روده کوچک و تنظیم کننده اصلی میکروبیوتای روده است) در سایر قسمت های سیستم گوارشی.
تشخیص بیماری کرون گاهی اوقات ممکن است چالش برانگیز باشد ، و اغلب آزمایشات زیادی برای کمک به پزشک در تشخیص نیاز است. حتی با وجود یک باتری کامل از آزمایشات ، ممکن است تشخیص کرون با اطمینان کامل امکان پذیر نباشد. کولونوسکوپی تقریباً 70% در تشخیص بیماری موثر است ، آزمایشات بعدی نیز کمتر موثر هستند. تشخیص بیماری روده کوچک به ویژه دشوار است ، زیرا کولونوسکوپی سنتی اجازه دسترسی به روده بزرگ و روده کوچک را می دهد. معرفی آندوسکوپی کپسول به تشخیص آندوسکوپی کمک می کند. سلولهای غول پیکر (چند هسته ای) ، یافته ای رایج در ضایعات بیماری کرون ، در ضایعات لیکن نیتیدوس کمتر مشاهده می شود.